Erschienen in Therapeutische Umschau (2019), Heft 76, S. 247-251.
Veraltete Informationen führen beim Menschen auf verschiedene Arten zu körperlichen Symptomen. War es im Rahmen der Bindungserfahrung oder in traumatischen Situationen notwendig, körperliche Notfallreaktionen zu aktivieren, können später alle möglichen Stress-Folgeerkrankungen auftreten. Werden einander entgegengesetzte körperliche Reaktionsmuster konditioniert, bekämpft der Körper in bestimmten Situationen seine eigene Reaktion, wie wir das bei Autoimmunerkrankungen und Allergien beobachten können.
Zu den Stressfolgeerkrankungen zählen Schmerzen und Verspannungen im Rücken und Nacken bis hin zu Bandscheibenschäden, Kopfschmerzen, Gehörsturz, Migräne, Asthma, Sodbrennen, Allergien, Hautausschlag und Herz- und Kreislauferkrankungen, Magenbeschwerden bis hin zum Magengeschwür und Verdauungsbeschwerden bis hin zu chronischen Darmerkrankungen. Verbreitete Autoimmunerkrankungen sind Schuppenflechte, rheumatoide Arthritis, Morbus Basedow, Zöliakie, Diabetes mellitus Typ 1, Lupus erythematodes, Colitis ulcerosa und Morbus Crohn.
Unter den neueren Formen der Psychotherapie gibt es eine, die speziell auf die Verarbeitung pathogener Information ausgerichtet ist. EMDR, abgekürzt für Eye-Movement Desensitization and Reprocessing, basiert auf dem "Adaptive Information Processing Model" von Francine Shapiro [1]. Das AIP-Modell betrachtet Symptome als Folgen dysfunktional gespeicherter Information. Es geht von einer angeborenen Fähigkeit zur Verarbeitung pathogener Gedächtnisinhalte aus. Diese Funktion wird in der Behandlung aktiviert und die pathogene Information von einem dysfunktionalen in einen adaptiven Zustand überführt [2].
Frau R. berichtete von langjähriger Migräne und aktuellem Kopfschmerz. Sie beschrieb, dass die Migräne häufig an Wochenenden auftritt. Sie selbst erklärte sich dies durch den Abfall von Stress, der sich während der Woche aufgebaut hatte. Ich fragte sie daraufhin nach Erinnerungen, die sich auf Wochenenden in der Vergangenheit bezogen. Frau R. erinnerte sich, dass sie in ihrer Kindheit die Wochenenden häufig in verschiedenen Wochenendhäuschen verbrachte. Das umfangreiche Packen für das Wochenende und das Bewohnen dieser Häuschen empfand sie als anstrengend und unangenehm, weil die Familie dann überwiegend mit Renovieren beschäftigt war.
Als belastende Ausgangserinnerung für die EMDR-Sitzung wählte Frau R. das erste Öffnen des maroden Wochenendhäuschens bei der Ankunft, die kalte Luft und den moderigen Geruch, der ihr dabei entgegenströmte. Als negative Kognition wählte sie "Ich muss hier sein". Die positive Kognition formulierte sie: "Ich bin frei". Die Stimmigkeit der positiven Kognition wurde mit 2 auf der Skala von 1 bis 7 eingeschätzt. Der Belastungsgrad der Erinnerung lag anfangs bei 5. EMDR wurde in den acht Schritten des Standardvorgehens und mit bilateralen Augenbewegungen durchgeführt.
EMDR verläuft in 8 Phasen - Phase 1: Erhebung der Vorgeschichte und Behandlungsplanung - Phase 2: Stabilisierung und Vorbereitung auf EMDR - Phase 3: Einschätzung der belastenden Ausgangssituation - Phase 4: Neuverarbeitung mit äußerer Stimulierung - Phase 5: Verankerung - Phase 6: Körper-Test - Phase 7: Abschluss der Sitzung - Phase 8: Nachbefragung in einer späteren Sitzung
Zu Beginn der Neuverarbeitung (Phase 4) tauchten vor allem Bilder von Wochenendhäuschen und der dort verbrachten Wochenenden auf. Nach der ersten Rückkehr zur Ausgangssituation trat eine Abschiedsthematik in den Vordergrund. Frau R. fahre noch jedes Jahr mit Mann und Kind zum Häuschen ihrer Eltern. Dieses solle aber jetzt verkauft werden. Ihr Mann und ihr Kind seien traurig über diesen Abschied, sie selbst betrachte diesen ambivalent. Zwischen einigen Durchgängen des Prozessierens berichtete sie auch, dass sie sich frage, was sie hier gerade tue. Die Assoziationskette, in der sie sich nun mit ihrer heutigen Realität beschäftigte, endete damit, dass sie sich sagte, heute in Wirklichkeit weitgehend frei entscheiden zu können. Dann schilderte Frau R. Erinnerungen ans Schwimmen im Meer. Es war für sie mit einem großen Freiheitsgefühl verbunden, das sie seither kaum mehr erlebt hatte. Im Folgenden wurde ihr bewusst, dass sie dieses Gefühl der Freiheit wieder mehr in den Alltag einbinden könnte. Es tauchte der Vorsatz auf, die Familienferien in Zukunft am Meer zu verbringen.
Die Kopfschmerzen waren am Ende der EMDR-Sitzung von einer anfänglichen Belastung von 3-4 auf eine 2 zurückgegangen. Die Belastung bei der gewählten Erinnerung war verschwunden (SUD 0). Die Stimmigkeit der positiven Kognition war mit 7 hoch, so dass die Sitzung mit Verankerung und Körpertest abgeschlossen werden konnte. Es war eine anhaltende Verbesserung zu verzeichnen. Bei Bedarf hat Frau R. die Möglichkeit zu weiteren Sitzungen, von der sie bisher keinen Gebrauch gemacht hat.
Eine zutreffende und auf die Ursachen bezogene Fallkonzeption trägt wesentlich zu einer nachhaltigen Behandlung der Symptome bei [3]. Die Ursachen psychosomatischer Erkrankungen sind vor allem in der Großhirnrinde zu suchen [4]. Belastende Situationen werden dort meist in Form der ursprünglichen Bilder, Geräusche, Gedanken, Gefühle und Körperreaktionen gespeichert. Solange die Erfahrung dort in ihrer ursprünglich erlebten Form konserviert ist, wird sie spontan aktiviert, wenn einen etwas daran erinnert.
Informationen über frühe traumatische Ereignisse und existenzielle Bindungserfahrungen werden vor allem in Form emotionaler Zustände und körperlicher Reaktionsmuster gespeichert. Darüber hinaus werden sie dissoziiert, weil in diesem frühen Alter noch kein reiferer Abwehrmechanismus zur Verfügung steht. Die dissoziative Abwehr führt jedoch dazu, dass die belastende Information abgetrennt und von der altersgemäßen Entwicklung ausgeschlossen wird. So bleiben die körperlichen Reaktionen auf einem früheren Entwicklungsniveau stecken. Im Fallbeispiel von Frau R. können wir erkennen, dass das Wochenende auf dem Hintergrund biografischer Erfahrungen sowohl eine Fluchtreaktion als auch eine Bindungsreaktion auslöste, die zunächst unvereinbar erschienen. In der Sitzung wurde der Konflikt bewusst und zu einer neuen Lösung geführt: gemeinsam mit der Familie ans Meer zu fahren.
Gerade auch Autoimmunerkrankungen können in bestimmten Fällen damit zu tun haben, dass der Körper sich selbst bekämpft, weil zwei entwicklungsfixierte Überlebensmuster gegeneinander gerichtet sind. Typischerweise führen Bindungstraumatisierungen und unsichere Bindungserfahrungen zu körperlichen Impulsen, die auf menschliche Nähe gerichtet sind, während Gewalterfahrungen zu körperlichen Überlebensmustern führen, die Nähe vermeiden. Gibt es für den Körper keine Möglichkeit, sich dem einen oder anderen Impuls folgend in Sicherheit zu bringen, bleibt das Stressniveau erhöht, und die entsprechenden körperlichen Funktionen arbeiten nicht mehr zusammen, sondern gegeneinander.
Kontraindiziert ist eine EMDR-Behandlung bei zu geringer psychischer, sozialer oder medizinischer Stabilität. Dazu zählen auch psychotische Tendenzen, akute Suizidgefahr, Einfluss von Drogen, instabile Herzerkrankung oder Risikoschwangerschaft. Bei dissoziativen Symptomen ist EMDR nur in dem Maße indiziert, in dem es während der Traumaverarbeitung möglich ist, die Aufmerksamkeit in einem assoziierten Zustand zu halten oder rasch in die Gegenwart zurück zu orientieren. Der EMDR-Prozess setzt voraus, sich gemeinsam auf einen sich selbst organisierenden Prozess einlassen zu können. Ein überstarkes Kontrollbedürfnis, starke Versagensängste sowie phobische Ängste, sich einer nicht von vornherein komplett planbaren Situation auszusetzen, sind auf Patientenseite große Hemmnisse und sollten sehr ernst genommen werden. Eine feinfühlige Vorbereitung, Selbstbestimmtheit und Wahl- und Kontrollmöglichkeiten erleichtern es, sich auf den unbekannten Prozess einzulassen. Es kann spielerisch eingeübt werden, dass auf das Stopp-Signal wirklich funktioniert: Grenzen werden stets gewürdigt.
EMDR kann mit verschiedenen bilateralen Stimulierungen durchgeführt werden. Daher sind Augenprobleme oder optosensitive Epilepsie bei taktiler oder akustischer Stimulierung kein Hindernis.
EMDR hat sich als Behandlungsstandard für Posttraumatische Belastungsstörungen etabliert. Neuere Studien dokumentieren auch die Wirkung in Fällen von Migräne [5].
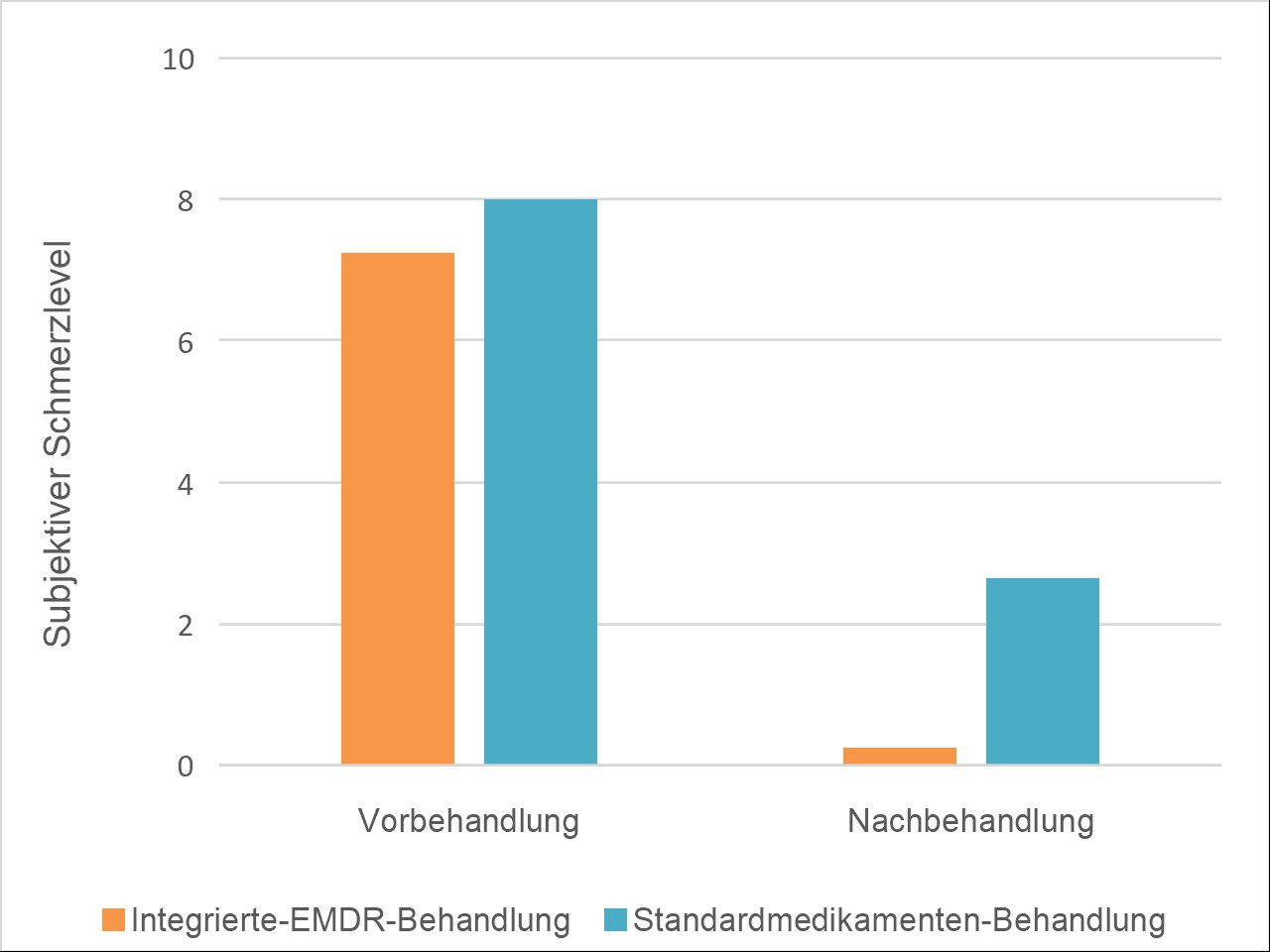
So zum Beispiel die Studie von Steven V. Marcus [5], in der gezeigt werden konnte, dass eine integrierte Behandlung mit EMDR für die Behandlung der abortiven Migräne bei akuter Migräne im Vergleich zu einer Standardbehandlung mit Medikamenten (verschiedene abortive Medikamente) zu einer schnelleren Schmerzlinderung führte und sich die Migräneschmerzen sofort nach der Behandlung deutlich reduzierten.
1. Abbildung: Studie von Steven V. Marcus. Behandlung von Migräne [5]
Auch in Fällen von Hauterkrankungen [6] und Magen-Darm-Erkrankungen [7], Chronischem Erschöpfungssyndrom [8], Vaginismus: [9], Körperbildstörungen [10-12], Chronischem Schmerzsyndrom [13, 14] und Phantomschmerz [15-20] wurden Wirkungen dokumentiert.
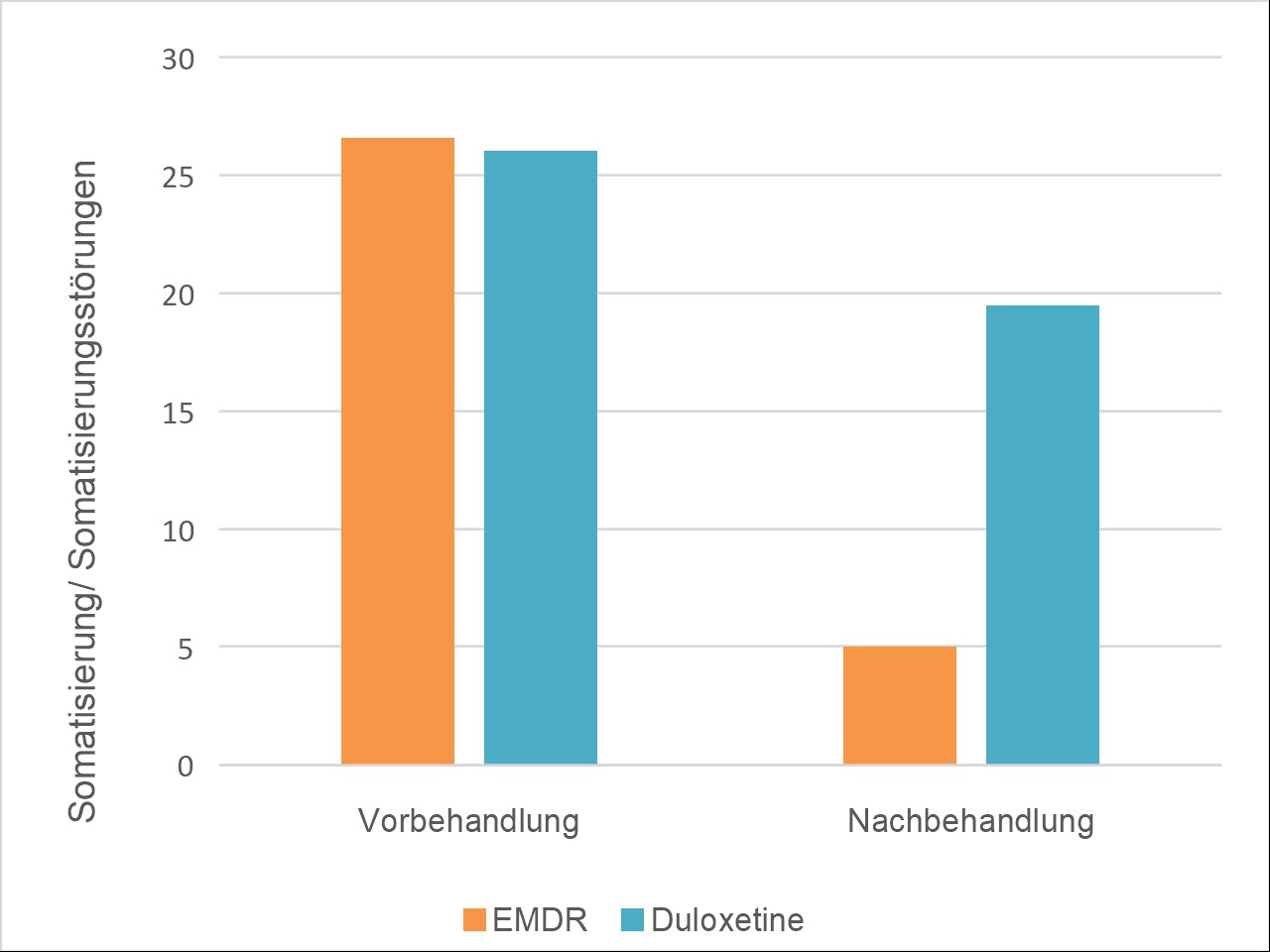
Bei der Behandlung von Frauen mit SSD (Somatic Symptom Disorder) zeigte die Studie von Demirci, Sağaltıcı, Yıldırım & Boysan [21] ebenfalls eine deutliche Verbesserung der Somatisierungsstörungen bei der EMDR-Behandlungsgruppe im Vergleich zur Medikamenten-Gruppe (Duloxetine). Die Verbesserung gegenüber dem Ausgangswert war bei EMDR-Therapie größer als bei der mit Duloxetin behandelten Patientengruppe.
2. Abbildung: Studie von Demirci, Sağaltıcı, Yıldırım & Boysan. Behandlung von SSD [21]
Wie lassen sich diese starken Wirkungen einer EMDR-Therapie auf körperliche Symptome erklären? Die umfangreichste Studie zum Zusammenhang zwischen negativen Kindheitserfahrungen und dem Gesundheitsstatus im Erwachsenenalter ist bis heute die Adverse Childhood Experiences (ACE)-Studie [22]. Anhand von mehr als 17.000 Probanden konnte gezeigt werden, dass eine starke Ursache-Wirkungs-Beziehung zwischen Kindheitsbelastenden und späteren Erkrankungen besteht. Unverarbeitete Gedächtnisinhalte wirken also pathogen auf die Gesundheit im Erwachsenenalter. EMDR zielt auf die Verarbeitung von Gedächtnisinhalten, um ihre pathogene Wirkung zu beenden. Für psychosomatische Erkrankungen spricht dies für eine kombinierte medizinische und psychologische Behandlung, sowohl zur Prävention als auch zur kurativen Behandlung [23].
Dysfunctional stored memory information is a possible cause of psychosomatic disorders. EMDR (Eye-Movement Desensitization and Reprocessing) is based on the Adaptive Information Processing Model. This psychotherapeutic approach can be used to treat psychosomatic disorders to activate the pathogenic information and convert it from a dysfunctional to an adaptive state. EMDR has been scientifically proven for the treatment of post-traumatic disorders, while the treatment of psychosomatic disorders is a new field of application. Recently, studies have documented the effectiveness of EMDR with migraine headaches, skin diseases, gastrointestinal diseases, chronic fatigue syndrome, chronic pain syndrome, and phantom limb pain. Keywords: EMDR, AIP model, information processing, psychosomatic, psychosomatic diseases, stress complications, autoimmune diseases.